Uso correcto de medicamentos

¿Qué son los medicamentos y cómo deben usarse?
Los medicamentos son una de las herramientas terapéuticas más utilizadas en la actualidad. Su uso adecuado permite a la población obtener enormes beneficios en cuanto al alivio o prevención de enfermedades, mejorando el estado de salud de las personas enfermas, o modificando estados fisiológicos.
Para conseguir un uso correcto del medicamento debe existir un equilibrio entre cuatro objetivos básicos: maximizar su efecto, minimizar el riesgo, respetar la elección del paciente y minimizar los costes.
¿Qué es la automedicación?
Actualmente, los pacientes están más y mejor informados, lo que influye en las decisiones que toman en torno a su salud. Por eso, es conveniente definir y distinguir entre autocuidado y automedicación.
- El autocuidado: se refiere a aquellos cuidados que se proporciona la persona a sí misma para lograr una mejor calidad de vida y con el propósito de fortalecer o restablecer su salud y prevenir enfermedades. Comprende prácticas cotidianas, como el sueño, la alimentación o el ejercicio físico; medidas higiénicas; y hábitos relacionados con la disminución del riesgo de padecer una enfermedad o de prevención de una enfermedad en sí misma. El autocuidado prioriza cambios en el estilo de vida basados en la incorporación de una serie de hábitos físicos y nutricionales lo más saludables posible.
- La automedicación: se dice que una persona se automedica cuando toma un medicamento por decisión propia, sin la intervención de un profesional sanitario, con el fin de aliviar un síntoma o curar una enfermedad (se excluyen las toxicomanías y farmacodependencias).Esta es una práctica común en nuestra sociedad: los grupos de población que más consumen medicamentos habitualmente por cuenta propia son las mujeres, jóvenes y personas que viven solas, de nivel educativo y socioeconómico elevado y residencia urbana, según diferentes estudios. Sin embargo, la automedicación no está exenta de riesgos, relacionados con los efectos secundarios, las reacciones adversas, o la falta o pérdida de eficacia de un medicamento (como puede ser por ejemplo la generación de resistencias a los antibióticos). Por eso, ante la aparición de cualquier síntoma de enfermedad, se debe consultar siempre al médico de cabecera o farmacéutico, quienes establecerán el tratamiento más adecuado a cada caso.
¿Qué es el uso adecuado de los medicamentos?
Según la Organización Mundial de la Salud (OMS), el uso adecuado de los medicamentos implica que el paciente reciba cada medicamento para la indicación específica, en la dosis correcta, durante el tiempo establecido y al menor coste posible para él y para la sociedad. Es decir, usar correctamente un medicamento para lograr su fin: curar y reparar la salud de las personas. No obstante, también debemos hacer un uso racional de los fármacos para evitar consecuencias negativas, como efectos secundarios, interacciones no deseadas o pérdida de eficacia (resistencias a la enfermedad), además de para frenar un coste personal, social y sanitario innecesario.
Según datos de la propia OMS, alrededor de un tercio de la población mundial carece de acceso a medicamentos esenciales y el 50% de los pacientes los toman de forma incorrecta.
¿Cuáles son los errores más comunes en el uso de medicamentos?
Aunque la prescripción de un medicamento depende del médico, y su dispensación del farmacéutico, el paciente tiene que responsabilizarse de cumplir el tratamiento y las indicaciones dadas por los profesionales sanitarios. Para ello, los pacientes tienen que comprender y asumir los consejos prescritos por el profesional sanitario desde el punto de vista del estilo de vida, así como del propio tratamiento farmacológico prescrito.
Para conseguir una mejor adherencia terapéutica, o seguimiento de la toma del fármaco, es necesaria una negociación del plan de tratamiento entre el profesional sanitario y el paciente. Esa adherencia se conseguirá cuando exista la máxima coincidencia entre las orientaciones dadas por el profesional sanitario y la realización por parte del paciente después de llegar a un acuerdo. Por ejemplo, horas a las que a la persona le viene mejor tomar el fármaco, niveles de ejercicio que debe realizar, dietas, etc.
La relevancia del incumplimiento de un tratamiento ha sido estudiada sobre todo el contexto de enfermedades muy frecuentes, como la hipertensión arterial, problemas de colesterol o diabetes. Por ejemplo, en la enfermedad vascular, se calcula que hay un 39% de abandono de los medicamentos indicados por el médico de familia y un 22% de los prescritos por los especialistas, según estudios realizados en grupos poblacionales concretos.
En este sentido, los fallos más habituales a la hora de medicarnos y que impiden esa adherencia terapéutica están relacionados con:
- No seguir el horario en el que hay que tomar cada dosis. Esto es importantísimo, porque se establece para garantizar una eficacia.
- Olvidar alguna dosis. Esto puede significar una pérdida de eficacia total, por ejemplo en la reaparición de un dolor.
- No completar la duración de un tratamiento porque creemos que nos sentimos mejor. Por ejemplo, cuando tomamos un antibiótico, la mejoría aparece a los pocos días pero la infección no ha sido eliminada de nuestro organismo.
- Olvidarnos de los medicamentos cuando vamos de viaje. Esto ocurre sobre todo en enfermedades crónicas porque asociamos un viaje a estar vacaciones y descansar de la medicación, lo cual es un grave error.
- Dejar de tomar una medicación crónica para que nuestro organismo ‘descanse’.
- No seguir las recomendaciones de la ingesta del fármaco en relación a las comidas. Por ejemplo, las pastillas para bajar el azúcar es necesario tomárselas media hora antes de la comida para que cuando empecemos a comer, nuestros niveles de azúcar en la sangre no suban.
- No dar al médico una información correcta sobre los síntomas o los medicamentos que tomamos, o dejar de proporcionarle datos. Esto es muy habitual entre las personas mayores que llegan a tomar dos o tres medicamentos con nombres diferentes para el mismo problema. Esto puede llevar a graves intoxicaciones o interacciones medicamentosas.
- Recomendar fármacos a otras personas porque a nosotros nos ha ido bien para unos síntomas similares. No existen enfermedades sino enfermos, es decir, el medico adapta a cada paciente la terapia que necesita según sus características.
- Algunos factores que favorecen el incumplimiento son: la falta de educación sanitaria sobre la enfermedad padecida; la complejidad del tratamiento prescrito; la mala relación profesional sanitario-paciente; las reacciones adversas; y la falta de apoyo familiar, social y sanitario. Los pacientes ancianos son los mayores consumidores de medicamentos dispensados con prescripción y constituyen un grupo especialmente susceptible a una peor adherencia terapéutica.
10 consejos para usar correctamente los medicamentos
Existen algunas recomendaciones generales que todos deberíamos conocer y que nos ayudan a la hora de realizar un consumo responsable y adecuado de nuestra medicación:
- 1. Participa activamente en lo que tenga que ver con tus medicamentos.
Es indispensable que el ciudadano tome parte en las decisiones relacionadas con su salud y enfermedades, que hable y consulte sus dudas con el médico o farmacéutico y sobre todo, que entienda y esté de acuerdo con el tratamiento establecido, incluyendo los cambios en su alimentación, ejercicio y otros hábitos. - 2. El médico sabe lo que necesitas.
Nuestro médico de cabecera o el especialista que corresponda a nuestro problema será el encargado de recetarnos el medicamento que se ajuste a la dolencia que padecemos o de responder a nuestras consultas acerca de posibles cambios de un fármaco u otro. Es más, debemos seguir siempre sus indicaciones y pautas de medicación en cuanto a dosis y tratamiento y no suspenderlo sin motivo justificado. Lo mejor es que el profesional, además de dar información de forma oral, la ponga también por escrito. - 3. Adquiere siempre tu medicación en la farmacia y confía en el farmacéutico.
La farmacia es el único lugar autorizado en España para dispensar medicamentos. La compra de medicamentos en otros establecimientos o en Internet no garantiza su seguridad y calidad. También acudiremos a nuestra botica habitual para llevar los medicamentos caducados, con el fin de que sean eliminados correctamente. Además, el profesional farmacéutico es quien mejor conoce los medicamentos y realizará una dispensación informada, especialmente de los fármacos que no necesitan prescripción médica. El asesoramiento y el consejo del farmacéutico es fundamental para un uso correcto de medicamentos o para resolver dudas al respecto. - 4. Lee detenidamente el prospecto: conoce tu medicamento.
Antes de usar el fármaco que nos han prescrito, debemos reconocer e incluso aprendernos su nombre, tanto el genérico como el comercial; saber cuándo, cómo y durante cuánto tiempo tomarlo; y las interacciones que presenta, que son los alimentos, bebidas y otros medicamentos que deben evitarse al tomar dicho producto. Tampoco está de más averiguar las consecuencias en caso de no seguir al pie de la letra las indicaciones del médico. Para ello, lee detenidamente el prospecto antes de comenzar a tomar el fármaco y también si te surgen dudas en usos posteriores; no te fíes de tu memoria. Hay que prestar especial atención a la fecha de caducidad, y desechar los medicamentos que hayan sobrepasado su fecha de vencimiento. - 5. Prepara un botiquín adecuado.
El almacenaje del fármaco debemos hacerlo de acuerdo a su naturaleza, pero siempre en un botiquín especialmente destinado a la medicación, donde no haya otros productos como cosméticos o artículos de limpieza, y a una temperatura adecuada. También en un lugar situado fuera del alcance de los niños. - 6. No sin su envase.
A la hora de guardar el medicamento, debemos hacerlo en su envase original y conservando también su prospecto, para poder consultar en todo momento la posología u otra información importante. También nos ayudará a identificarlo acertadamente si surge alguna ingesta accidental o reacciones adversas. - 7. La utilidad del blíster.
El blíster es el envase en el que vienen empaquetadas las cápsulas o comprimidos de cualquier medicamento. Normalmente son de plástico o de aluminio y están troquelados para que pueda separarse individualmente cada pastilla para una mayor comodidad. No debemos sacar el fármaco del blíster y dejarlo suelto en el bolso, por ejemplo, o en la cocina, ya que puede verse dañado. En caso de múltiples medicamentos, y sobre todo en ancianos o pacientes discapacitados, es aconsejable el uso de pastilleros o contenedores de medicación que nos ayuden a organizar los distintos comprimidos, cápsulas, etc. - 8. Atención a las indicaciones de uso.
En general, las pastillas deben ingerirse enteras, ya que no es aconsejable triturar los comprimidos si no se indica específicamente en el prospecto; y seguiremos las indicaciones del prospecto sobre si debe tomarse con o sin alimentos, por la mañana o por la noche. En cuanto a los fármacos líquidos, lo mejor es usar siempre los dosificadores que vienen en el envase. - 9. Cuidado con los efectos secundarios.
Algunos medicamentos pueden producir efectos secundarios como somnolencia, reducción de los reflejos, aturdimiento y confusión, calambres en los músculos o hiperactividad, que hay que tener en cuenta sobre todo si vamos a conducir tras tomar dicho fármaco o si nuestra actividad laboral tiene que ver con el manejo de maquinaria. Además, otras reacciones como el estreñimiento o la diarrea, que también son habituales, podemos manejarlas tomando líquidos en abundancia o sueros, respectivamente. - 10. Trucos para no olvidar.
Puede resultarnos útil establecer un calendario de medicación para evitar despistes, asociar la toma con una tarea cotidiana, o programar una alarma en el móvil para recordar tomar nuestros medicamentos.
Vídeo
En este vídeo resumimos las claves más importantes para hacer un uso correcto y responsable de los medicamentos.
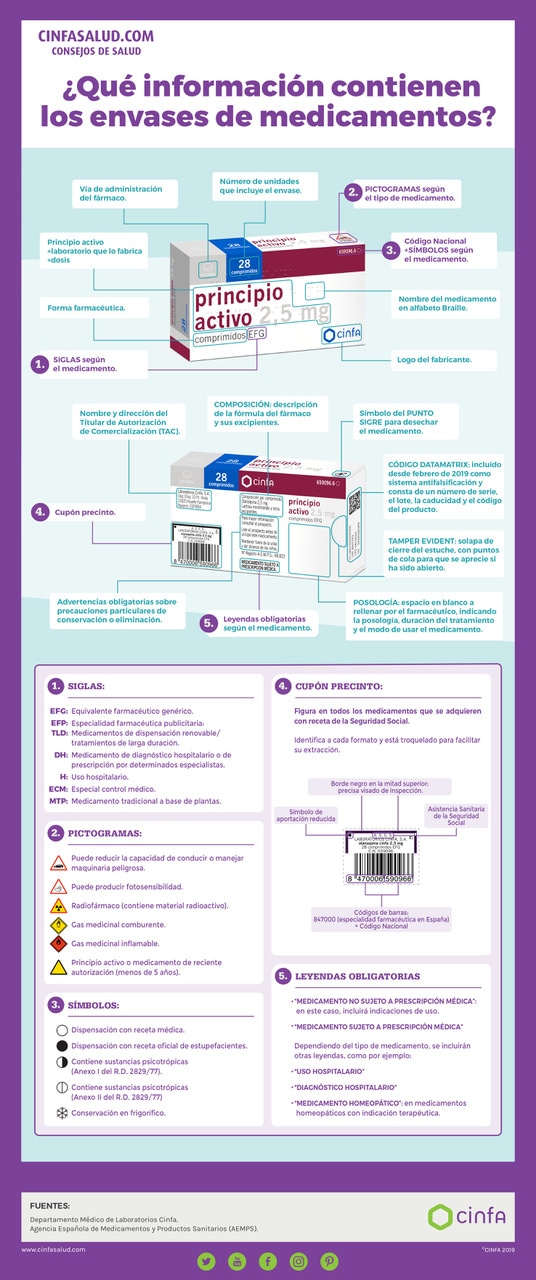
Infográfico
¿No sabes qué significan las siglas, símbolos o pictogramas que aparecen en los envases de medicamentos? En este infográfico te detallamos todos y cada uno de ellos, de forma sencilla y clara.
Audios
Fuentes
- Recomendaciones sobre el uso de los medicamentos de la Federación de Sociedades de Medicina de Familia y Comunitaria (SEMFYC).
- Organización Mundial de la Salud.
- Departamento Médico de Laboratorios Cinfa.
*Esta información en ningún momento sustituye la consulta o diagnóstico de un profesional médico o farmacéutico.